Inhaltsverzeichnis
Die Bandscheibe ist ein wichtiger Bestandteil der Wirbelsäule. Sie liegt als elastischer Puffer zwischen den einzelnen Wirbelkörpern und ermöglicht zusammen mit den Wirbelgelenken die Beweglichkeit der Wirbelsäule. Insgesamt gibt es 23 Bandscheiben im Bereich der Hals-, Brust- und Lendenwirbelsäule.
Ein Bandscheibenvorfall (Diskusprolaps) entsteht, wenn der äußere Faserring (Anulus fibrosus) Risse aufweist und der innere gallertartige Kern (Nucleus pulposus) nach außen tritt. Dies kann auf Nervenwurzeln oder – seltener – das Rückenmark drücken und zu Schmerzen, Taubheitsgefühlen oder sogar Lähmungserscheinungen führen.
Grundlage für das Entstehen eines Bandscheibenvorfalls ist in der Regel eine Degeneration der Bandscheibe durch Verschleiß. Verletzungen an zuvor gesunden Bandscheiben sind extrem selten.

Fast jeder Mensch erleidet im Laufe seines Lebens Rückenschmerzen – jährlich sind etwa 60 % der Bevölkerung in Deutschland davon betroffen. Die gute Nachricht: Rückenschmerzen sind in vielen Fällen harmlos und verschwinden innerhalb weniger Tage oder Wochen wieder. Bei einem Bandscheibenvorfall können jedoch spezifische Beschwerden auftreten, die ärztlich abgeklärt werden sollten.
Die Symptomatik bandscheibenbedingter Beschwerden ist vielfältig. Sie reicht von einem akuten Hexenschuss, der plötzlich auftritt und sich rasch wieder bessern kann, bis zu chronisch wiederkehrenden Schmerzen, die die Lebensqualität dauerhaft beeinträchtigen.
Es ist wichtig zu betonen, dass nicht jeder Bandscheibenvorfall Symptome verursacht – und umgekehrt Rückenschmerzen viele verschiedene Ursachen haben können. Die Ausprägung der Beschwerden ist individuell sehr unterschiedlich.
Eine frühzeitige Diagnose und gezielte Therapie sind entscheidend, um dauerhafte Schäden zu vermeiden und die Lebensqualität wiederherzustellen.

Ein Bandscheibenvorfall entsteht meist infolge einer alters- und belastungsbedingten Degeneration der Bandscheiben. Im Laufe des Lebens verlieren sie an Wassergehalt und Elastizität. Der innere Kern wird dadurch anfälliger für Risse im äußeren Faserring – insbesondere bei Belastung.
Ein erhöhtes Risiko besteht bei:
Nicht jeder mit Risikofaktoren entwickelt einen Bandscheibenvorfall – entscheidend ist ein aktiver Lebensstil mit regelmäßiger Bewegung, rückengerechtem Verhalten und einer stabilen Rumpfmuskulatur.
Ein Bandscheibenvorfall kann je nach Lokalisation und Ausprägung sehr unterschiedliche Beschwerden verursachen – von Rückenschmerzen über Gefühlsstörungen bis hin zu Lähmungserscheinungen. Um die passende Behandlung einleiten zu können, ist eine präzise Diagnose entscheidend.
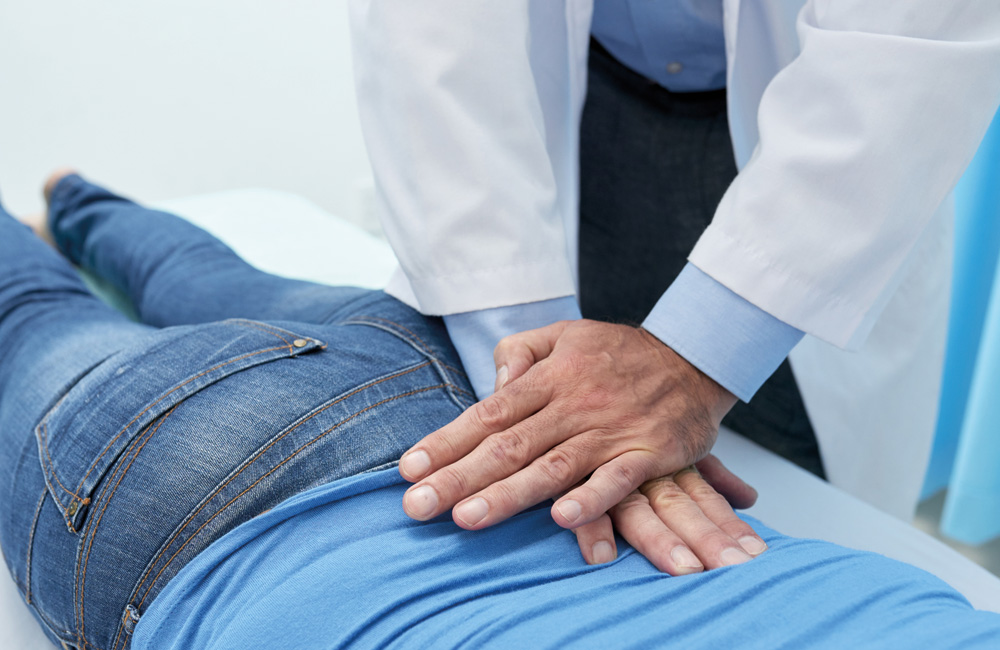
Zu Beginn steht ein ausführliches Gespräch mit dem behandelnden Arzt oder der Ärztin. Dabei werden Ihre aktuellen Beschwerden, deren Verlauf und belastende Tätigkeiten im Alltag oder Beruf erfasst. Auch frühere Rückenprobleme, Unfälle oder Operationen sind wichtige Hinweise.
Anschließend erfolgt eine gründliche klinisch-neurologische Untersuchung, bei der getestet wird:
Oft lassen sich durch diese Untersuchung bereits Hinweise auf betroffene Nervenwurzeln oder typische neurologische Ausfallerscheinungen erkennen.
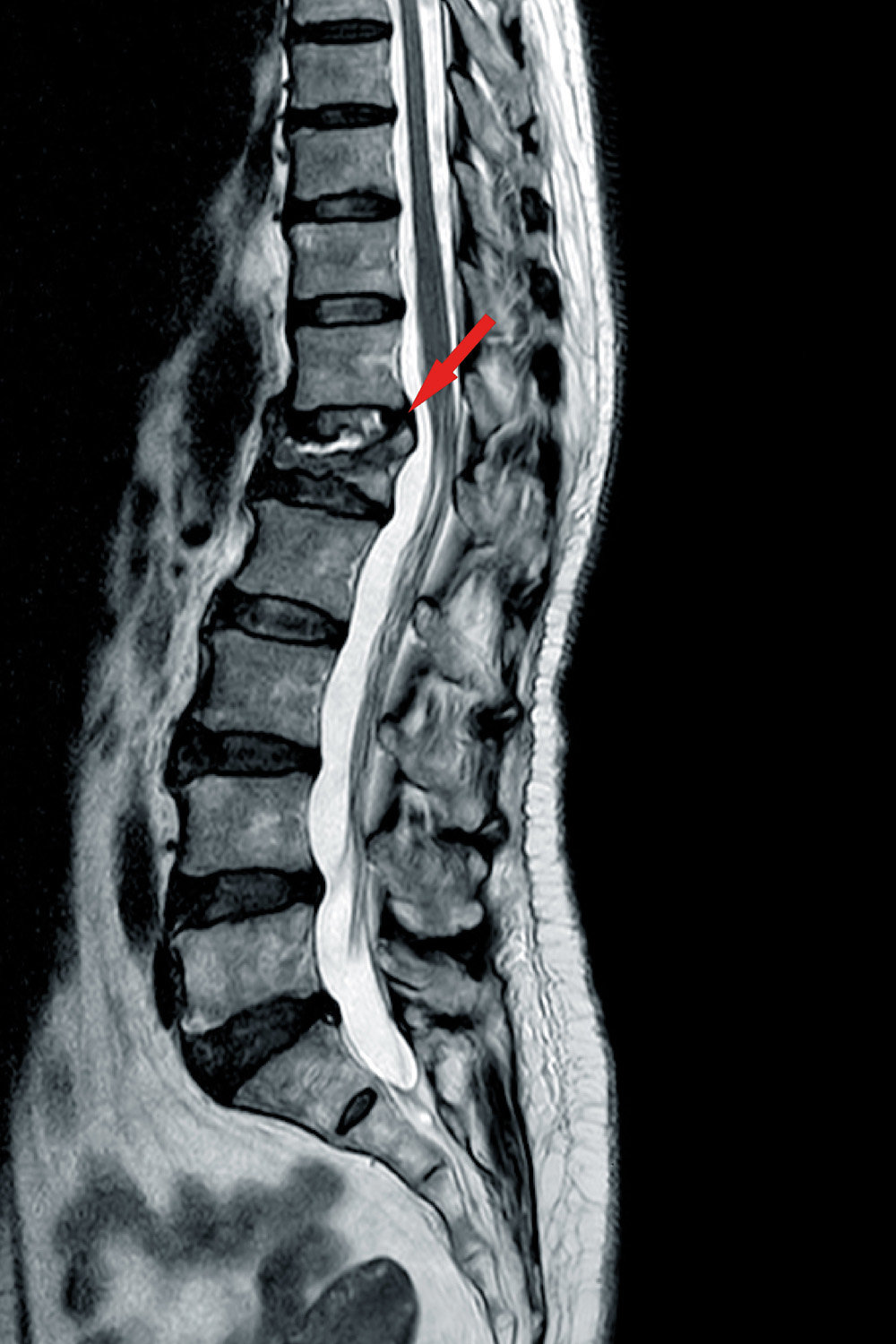
Wenn der Verdacht auf einen Bandscheibenvorfall besteht, sind bildgebende Verfahren erforderlich – insbesondere zur Lokalisation und Beurteilung des Ausmaßes.
In Einzelfällen – z. B. bei unklaren neurologischen Symptomen – kommen weitere Verfahren zum Einsatz:
Es ist wichtig, einen Bandscheibenvorfall von anderen Erkrankungen der Wirbelsäule abzugrenzen, um eine geeignete Behandlung zu finden. Daher sollten Sie bei Verdacht auf einen Bandscheibenvorfall unbedingt einen Arzt aufsuchen.
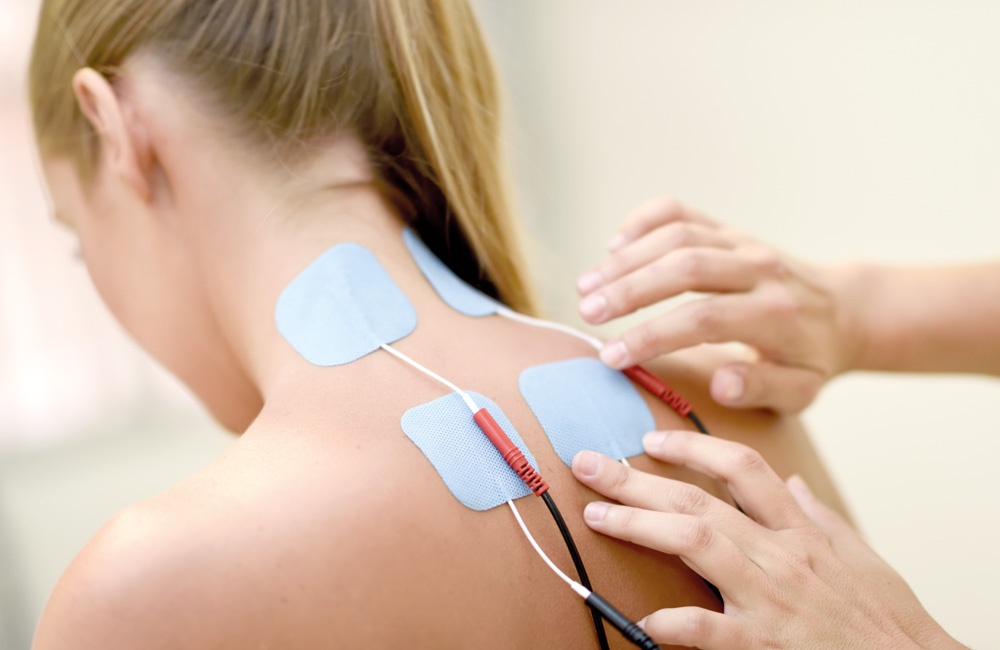
Behandlungsmöglichkeiten für Bandscheibenprobleme können je nach Schweregrad variieren und reichen von nicht operativen Behandlungsmethoden wie Schmerzmedikamenten und Physiotherapie bis hin zu chirurgischen Eingriffen. Ein Bandscheibenvorfall muss nicht zwangsläufig operiert werden. In den meisten Fällen ist eine konservative Behandlung ausreichend. Ziel der Therapie ist es, Schmerzen zu lindern, die Beweglichkeit wiederherzustellen, Entzündungen zu reduzieren und die Lebensqualität langfristig zu verbessern.
Wichtig ist, dass die Phase der anfänglichen Schonung möglichst kurz gehalten wird – denn zu langes Ruhigstellen kann die Muskulatur schwächen und den Heilungsverlauf verzögern. Bewegung – angepasst an die individuelle Belastbarkeit – ist ein zentraler Baustein jeder Bandscheibenvorfall-Therapie.
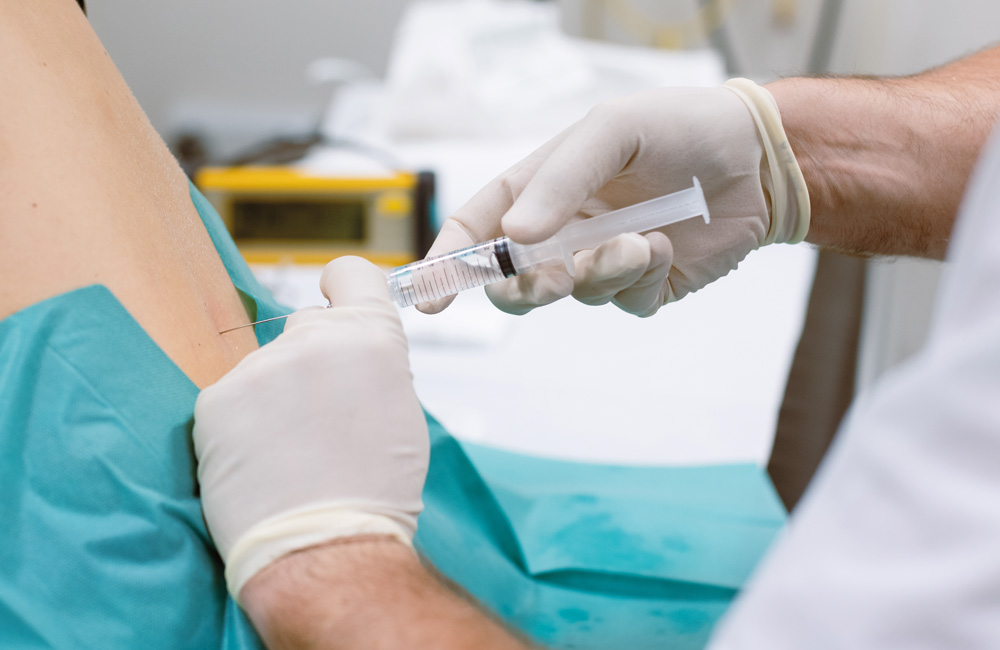
Eine Bandscheibenvorfall Operation kommt nur bei bestimmten Indikationen in Betracht. Dazu zählen:
Die operative Therapie zielt darauf ab, den Druck auf die betroffene Nervenwurzel zu entlasten. In der Regel handelt es sich um minimalinvasive Verfahren, bei denen das ausgetretene Bandscheibengewebe entfernt wird. Die Genesung erfolgt häufig ambulant oder mit kurzer stationärer Verweildauer.
Auch außerhalb der ärztlichen Behandlung und Rehabilitation können Sie aktiv etwas für Ihre Genesung tun – und vor allem auch dafür, Rückfälle zu vermeiden. Denn: Bewegung ist Therapie – sofern sie kontrolliert und individuell angepasst erfolgt.
Das können Sie selbst tun:

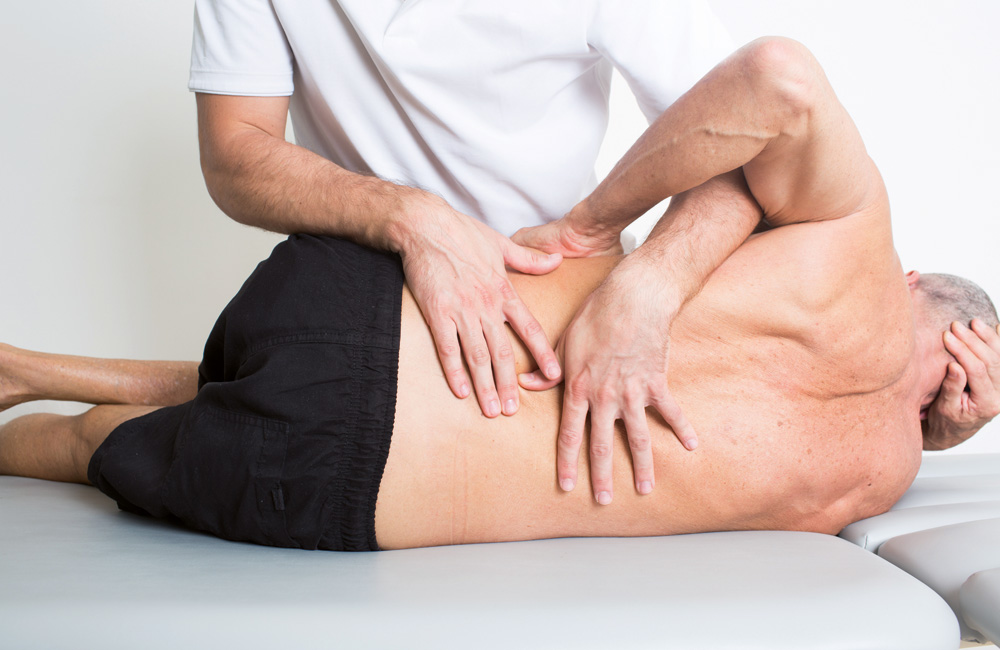
Nach einem Bandscheibenvorfall – egal ob konservativ oder operativ behandelt – kann eine medizinische Rehabilitation sinnvoll sein, um die Genesung gezielt zu fördern und Rückfällen vorzubeugen. Die Reha verfolgt das Ziel, die körperliche Leistungsfähigkeit wiederherzustellen, Schmerzen zu reduzieren und die Rückkehr in den Alltag und das Berufsleben zu erleichtern.
Je nach Ausprägung der Beschwerden wird der Behandlungsplan individuell durch ärztliche Fachkräfte festgelegt und im Verlauf regelmäßig angepasst.

Nach einem Bandscheibenvorfall – ob operativ oder konservativ behandelt – ist eine Rehabilitation essentiell für die Rückkehr in den Alltag und Beruf.
In unseren Zentren für ambulante Rehabilitation (ZAR) bieten wir umfassende und individuell abgestimmte Programme zur Behandlung und Rehabilitation nach einem Bandscheibenvorfall. Unser Ziel: Ihre Selbstständigkeit, Lebensqualität und berufliche Integration nachhaltig wiederherzustellen. Finden Sie das passende Reha-Zentrum in Ihrer Nähe und profitieren Sie von unserem interdisziplinären Expertenteam.